さて、どうも皆様こんにちわ
わらぴぃ(@ptblogpt)です!
さて、本日はこちら!
股関節のOAとかお願いできますか?笑
次実習で見ないといけなくて、その前に評価、実技試験があるのでいろいろと知識得ておきたいんですが、いろいろと先輩から意見いただきたいです— yosyo (@popoponn77777) 2019年4月26日
ということで、
@yosyoさんのためだけに向けた記事ですww
目次
変形性股関節症とはなにか
変形性股関節症の考え方に行く前に、
基本的なおさらいをしていきましょう
変形性股関節症は、関節軟骨の変性・摩耗により関節の破壊が生じ、
これに対する反応性の骨増殖(骨硬化、骨棘)を特徴とします。
また、2種類に分類され、
- 一次性股関節症
- 二次性股関節症
一次性股関節症は、明らかな原因を特定できない
二次性股関節症は、なんらかの原因を推定できる
です。
二次性股関節症は
- 臼蓋形成不全
- 先天性股関節脱臼
が、8-9割りと、ほとんどです。
術前HOAを見ていると、
骨頭壊死やペルテス病や関節唇損傷、大理石病など、さまざまありました。
変形性股関節症の臨床症状
多くは”疼痛”を訴え、整形外科を受診します
この疼痛は4種類の原因にわけられます
- 摩耗した関節軟骨粉により生じた滑膜炎による痛み
- 周囲筋群の痛み
- 軟骨下骨層の破壊や硬化による痛み
- メカニカルストレスに誘発された滑膜炎症
僕ら理学療法士ができるのは、②と④ですかね
構造学的な部分はどうしようもありません
レントゲン所見
フリーのレントゲンなかったんで手書きを…w
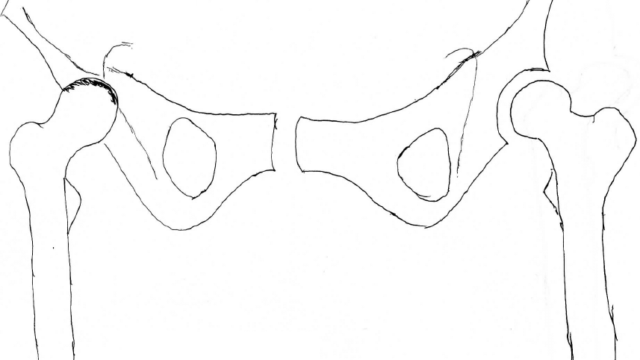
この画像を見て、まずは右か左か
どちらがHOAかを判断しましょう
関節裂隙が狭小化している、
右がHOAです
レントゲンから読み取れる情報はいくつもあります
そのためにも解剖学と照らし合わせて考えて行く必要があります
レントゲンから情報を得られるようになると、
変形性股関節症の考え方が少しずつ理解できてくると思います
少しネタバレすると、
- 骨頭上外方偏移していることから、外転筋群の短縮
- 左に比べて小転子に位置が大きく見えているため、股関節外旋位であることが推測される
…etc他にもありますが、ここから先は少し考えてみましょう
ちなみに、筋の短縮の何が悪いのかも考えてみましょう
自らreasoningすることも必要です
ヒントは以下の記事に書いてます
大腿骨と寛骨臼の位置関係
さて、続きまして、
レントゲン上からの大腿骨-寛骨臼の位置関係です
- CE角
- Sharp角
- AHI
の3つがメジャーですかね
CE角は臼蓋に対して骨頭の亜脱臼の程度を示します
正常値は
- 女性:27.2~33.5°
- 男性:30.0~35.1°
sharp角は左右涙痕を結んだ線と涙痕下端と臼蓋嘴を結んだ線のなす角度
臼蓋形成不全の程度を示します
- 女性:34.5~41.5°
- 男性:35.9~38.7°
AHIは臼蓋の骨頭被覆の程度を示します
- 女性:80.6~88.5%
- 男性:81.5~87.9%
もう一つありました
Crowe分類
Crowe分類はDDHの脱臼目安として用いられています
これは結構言葉では説明しずらいですね
ただ、THA後の杖歩行自立が遅延する可能性があります
僕の手元にあるデータでもそのように出てますし、
抄録もありました
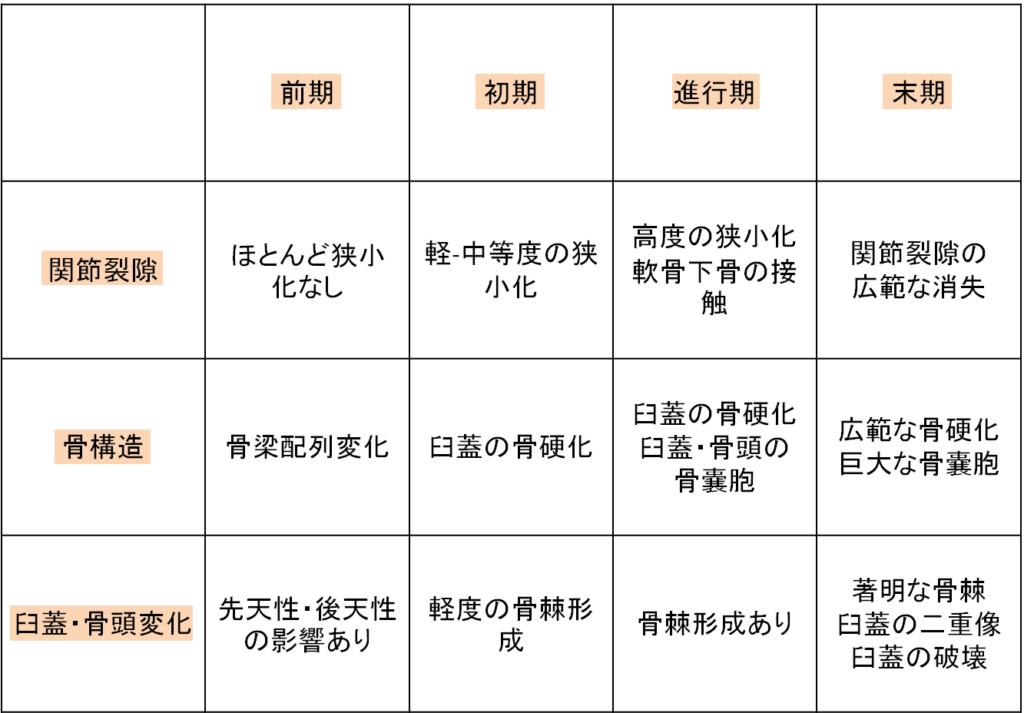
変形性股関節症の病期分類
HOAのレントゲンより、病期分類が行われています
基本的には、
- 前期
- 初期
- 進行期
- 末期
の順で進んでいきますが、最近では、進行期を
- 進行期初期
- 進行期末期
の2つにわけることもあります
僕の病院ではありませんでしたが。
基本的には
末期もしくは進行期でTHAをすることがほとんどです
当院では疼痛を基準にope適応かどうかを判断しているそうです
進行期でも疼痛が強く、日常生活に支障がある場合はopeを勧めています
変形性股関節症の検査・評価方法
変形性股関節症の考え方を進めていくにあたり、検査・評価方法ですが、
基本的に学部で習ったものでカバーできることが多いと思います。
- 現病歴
- 既往歴
- 活動量
- 活動範囲の環境
- 疼痛について
- 脚長差
- 可動域
- 筋力
- 姿勢
- 歩行
このくらいですか?
なんのためにこれらをやるのか、
については自ら考えてもらうほうがいいでしょう…w
ここで躓くことが多いのだと思いますがw
特に歩行分析ですべての問題を抽出しようとすると痛み目にあいます
なぜなら、僕もまだできないから…orz
ある程度の問題点を抽出して、
歩行周期で診るポイントを絞るべきです
股関節の機能解剖学
変形性股関節症の考え方として、いくつか参考になる解剖学をつらつらと
基本的にはどの関節・筋も、
関節の肢位によって筋のモーメントアームが変化します
特に股関節は大きい関節かつ可動範囲が大きいのでこれが、
如実だと思っています
ただ、やっぱり苦手ww
股関節屈筋
股関節屈筋にはいくつかありますが、
臨床上よくみるのは、大腿直筋と腸骨筋・大腰筋です
大腿直筋はdirect head,indeirect head
にわけられています
これは解剖の教科書でみたことありませんが、
文献的にはいくつか出ています
余談ですが、原著論文が教科書に反映されるのに、
15-16年くらいかかるらしいです…w
大腿直筋と腸腰筋
さて、腸骨筋・大腰筋わけましたが、屈筋としてとらえて、
腸腰筋としておきます
大腿直筋と腸骨筋、
作用の違いはご存知でしょうか?
こちらが参考になります
Three-Dimensional Representation of Complex Muscle Architectures and Geometries
腸骨筋と大腰筋
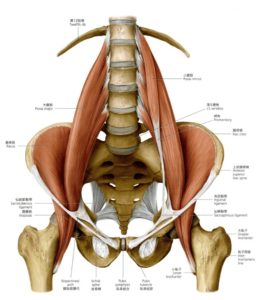
(プロメテウスより)
腸腰筋でくくりましたが、ここもわける必要があります
解剖の教科書をみればわかりますが、
大腰筋の起始は椎体からです
そのため、椎体と小転子を近づける作用、
=腰椎前弯
に作用します
腸骨筋は、腸骨窩より起始をして小転子ですので、
=骨盤前傾
に作用します
あれ?違うかなw?
股関節外旋筋群
股関節外旋筋群も関節肢位によって、作用が変わってきます
いやまぁ、ほぼすべての筋ですけどw
大切なのは梨状筋でしょうか
よくクラムシャルやらせてる人、当院で見かけますけど、
それ梨状筋入ってる???
って
知らない方のためにも、
まぁ、梨状筋を目的にしてなければいいんでしょうけど…
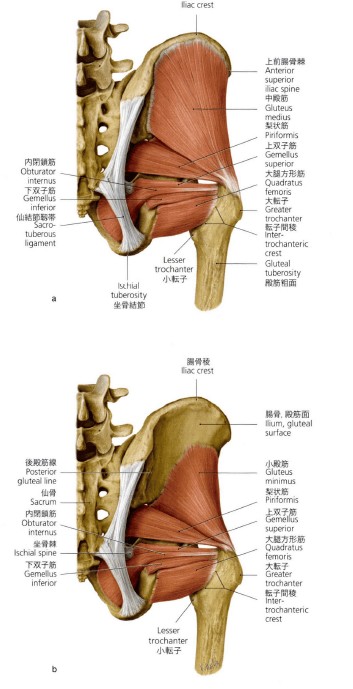
梨状筋は60°屈曲以上から作用が反転してきます
外旋作用⇒内旋作用
となります。
日整会のROMでは股関節屈曲位で測定なので、
外旋可動域制限⇒梨状筋を疑う
腹臥位内旋可動域制限⇒梨状筋!!!
って感じです
これが、
外旋可動域制限⇒梨状筋を疑う
腹臥位内旋可動域制限なし⇒???
という具合です
ちなみに、股関節屈曲60°では梨状筋は開排動作に作用します
ほかに開排動作で診る筋は小殿筋だと思ってます
小殿筋ですが、
THA後で脚長差感が強い場合は、小殿筋がキーになると考えています
また、外転位からの外転に小殿筋は作用します
開排制限で多いのは
内転筋群の
開排制限で多いのは
内転筋群の過緊張で開排できない
みたいなのありますけど、
個人的には、
んー
って感じですね
外旋筋の可動域制限は股関節屈曲にも影響を及ぼすと考えています
それはこちらからどうぞ
股関節内転筋群の過緊張
股関節内転筋群の過緊張に対してストレッチングしまぁーす
みたいなの見かけますけど、
これ相反神経抑制のせいじゃないの?
って考えてます
相反神経についても、軽く以前の記事で触れています
骨頭が上外方化して、中殿筋機能不全
二関節筋のTFL頑張る
骨頭求心位に保てない
内転筋群で骨頭を求心位に保つしかない
の流れだと思ってます
股関節外転筋力低下?
この症例の問題点は、股関節外転筋力低下です
なんてどうなのって話です
上述したように、相反神経抑制の影響が強いと考えていますし、
そもそも筋力発揮するための可動域は確保されているのか?
っていう疑問もあります
HOAで有名なのは
- デュシャンヌ
- トレンデレンブルグ
ですかね
トレンデレンブルグのお話は以前少ししました
臨床では、
片脚立位での評価をよくしています
評価していて多いのは圧倒的に、
デュシャンヌです
トレンデレンブルグ全然いないですねぇ
どちらも”外転筋力低下”と言われていますが、
少し違うように思います
これは僕のいまの研究テーマでもあるので、
そっとしておいてくださいww
なにが違うのか考えて僕に教えてください!!
二関節筋と単関節筋の働き

ヒトの身体には二関節筋と単関節筋が存在しています
なにが違うかは説明できますか?
これは変形性股関節症の考え方だけではなく、
運動器全般にいえることだと思います
二関節筋はモーメントアームが長いことから、
力発揮に有利な筋であると言えます
それに対して単関節筋はモーメントアームが短いですが、
その関節を安定させるために機能しています
構造学的破綻が存在している場合、
単関節筋よりも二関節筋が優位に働いていることが多いです
HOA,THAでは大殿筋とハムストリングスや
腸腰筋と大腿直筋などです
二関節筋>単関節筋
を評価するには、
二関節筋を短縮位にして単関節筋を収縮させる
だと考えてます
ここで書いている筋-張力曲線の関係からです
変形性股関節症に対する運動療法
さて、最後になります
変形性股関節症に対する運動療法は効果があるのか?
ということですが、ガイドラインでは、
運動療法は、短・中期的な疼痛の緩和、機能の改善に有用であるが、長期的な病気進行予防に関しては不明である
とされています
まぁそりゃそうだ、
と僕は思います
結局構造学的破綻に関して、特に進行性のものは、
進行を遅らせることはできるかもしれないし、
疼痛を軽減することはできるけど、
進行を止めることは不可能です
理学療法で改善が見込める部分にアプローチしているのか?
は大切です
おしまい
今回は変形性股関節症の考え方について少し書いてみました
ここまで読んでみて、わからないことありましたか?
脳科学が好き・整形外科が好き
など、なんでもいいです
もし何かあれば、問い合わせTwitter DMからお気軽にご質問をどうぞ!
参考文献
Three-Dimensional Representation of Complex Muscle Architectures and Geometries
建内 宏重:股関節の障害に対する運動療法の実際.理学療法学 30巻3号:317-328,2013